Hämophilie
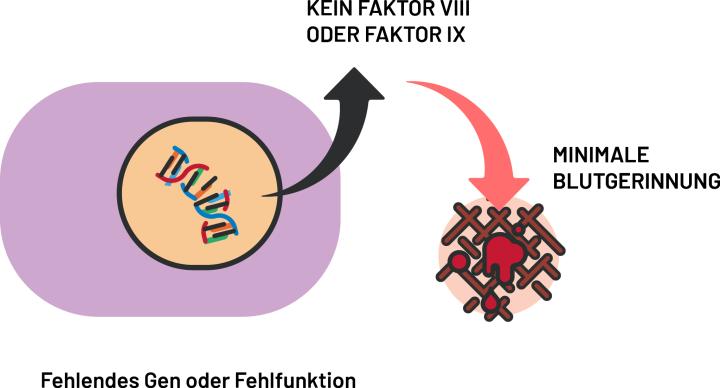
Hämophilie, auch bekannt als Bluterkrankheit, ist eine genetische Erkrankung, bei der es durch eine Mutation auf dem X-Chromosom zu einem Mangel an Gerinnungsfaktor VIII (Hämophilie A) oder Faktor IX (Hämophilie B) kommt, die wichtige Proteine für die Hämostase (Blutgerinnung) darstellen. Ist der Gerinnungsfaktor nicht ausreichend vorhanden oder die Faktoraktivität reduziert, kann es ohne Behandlung zu traumatischen und spontanen Blutungen kommen. Mögliche Folgen sind strukturelle Schäden unter anderem an den Organen, Muskeln und Gelenken, Einschränkung der körperlichen Leistungsfähigkeit und eine verminderte Lebensqualität. Wiederholte Gelenkblutungen führen zu einer hämophilen Arthropathie und können die Beweglichkeit des betroffenen Gelenks beeinträchtigen.1,2,3
Die Hämophilie gilt bislang als nicht heilbar. Effektive Therapien können jedoch die Lebensqualität von Menschen mit Hämophilie steigern, indem sie Blutungen vorbeugen, Krankenhausaufenthalte und Komplikationen reduzieren sowie langfristig die Gelenkgesundheit erhalten.
Die Lebenserwartung von Menschen mit Hämophilie betrug noch bis Mitte des vorigen Jahrhunderts im Schnitt 20 bis 30 Jahre. Dank der Entwicklung effektiver Therapien können Betroffene heute genauso alt werden wie Nichtbetroffene.4
Was ist Hämophilie?
Die Hämophilie ist eine seltene, genetisch bedingte Blutgerinnungsstörung. Durch einen X-chromosomal rezessiven Erbgang, sind fast ausschließlich Männer von der Hämophilie betroffen. Bei Frauen kann der Gendefekt durch das zweite, gesunde X-Chromosom kompensiert werden.1 Trotzdem kann es auch bei Frauen zu einer verminderten, jedoch meistens nicht klinisch relevanten Gerinnungsaktivität kommen, da Frauen als Konduktorinnen (Überträgerinnen) der Erkrankung gelten und das betroffene X-Chromosom weitervererben. Während die Hämophilie A (Prävalenz von 1:5.000) durch einen Mangel oder ein Funktionsdefizit des Gerinnungsfaktors VIII (FVIII) verursacht wird, ist die Hämophilie B (Prävalenz von 1:25.000-30.000) durch einen Mangel oder ein Funktionsdefizit des Gerinnungsfaktor IX (FIX) gekennzeichnet.5
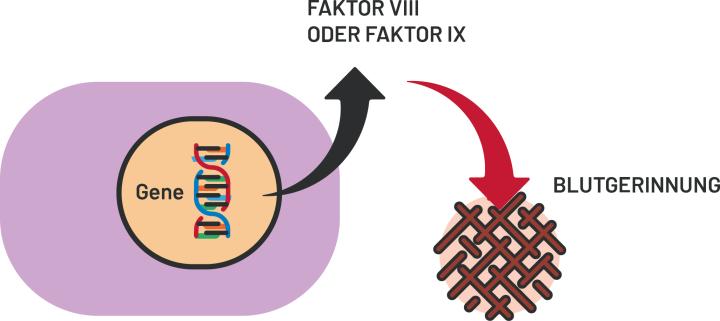
Faktor VIII und Faktor IX in der sekundären Hämostase
Die Blutgerinnung erfordert ein koordiniertes Zusammenspiel verschiedener Gerinnungsfaktoren, auch Gerinnungskaskade genannt. Bei Verletzungen von Blutgefäßen initiiert das System üblicherweise eine zweistufige Wundverschlussreaktion: Bei der primären Hämostase aggregieren (verklumpen) Blutplättchen miteinander und verschließen vorläufig mit dem so gebildeten Gerinnsel die Wunde. Während der sekundären Hämostase bildet sich dann ein roter Thrombus, der die Wunde mithilfe eines stabilen Fibrinnetzes verschließt. Damit dieser Prozess korrekt und nachhaltig funktioniert, müssen alle Gerinnungsfaktoren in ausreichendem Maße vorhanden sein.1,2,6
Ausführliche Informationen zum Thema „Hämostase“ finden Sie hier.
FVIII und FIX sind wesentliche Akteure der sekundären Hämostase. Liegt ein Mangel an FVIII oder FIX vor, kommt es zu einem verzögerten Verschluss von Gefäßverletzungen sowie einer erhöhten Blutungsneigung.2,7
Copyright Dres. Schlegel + Schmidt Med. Kommunikation GmbH
Hemmkörper-Hämophilie:
Eine Hemmkörper-Hämophilie ist die schwerwiegendste Komplikation bei einer Hämophilie-Erkrankung. Sie tritt unter einer Substitutionstherapie bei etwa 30 % der Menschen mit schwerer Hämophilie A sowie bei 5 % der Betroffenen mit Hämophilie B auf.1
Ursache ist eine Entwicklung von Antikörpern (auch als Hemmkörper oder Inhibitor bezeichnet) gegen den therapeutisch verabreichten Gerinnungsfaktor. Obwohl die Antikörper vor allem zu Beginn einer Faktortherapie auftreten, sollten Patienten, die eine regelmäßige Substitutionstherapie erhalten, periodisch auf Antikörper untersucht werden. Schwindet der Gerinnungsschutz aufgrund der Antikörperbildung, kann es vor allem zu Blutungen der Schleimhäute, der Harn- und Geschlechtsorgane, im Magen-Darm-Trakt sowie zu urogenitalen Blutungen kommen.1
Treten Antikörper auf, ist zeitnah eine gezielte Behandlung erforderlich, z. B. in Form einer Immuntoleranzinduktionstherapie (ITI).1
Erworbene Hämophilie (AHA):
Mit einer Prävalenz von 1 bis 2 Fällen je 1.000.000 Einwohner:innen tritt die erworbene Hämophilie (häufig auch als AHA = Acquired Haemophilia bezeichnet) sehr selten auf. Bei dieser Autoimmunerkrankung entwickeln sich Antikörper gegen den körpereigenen FVIII. In der Folge kommt es zu einer hohen Blutungsneigung mit ausgedehnten Hämatomen (Blutergüssen), akuten spontanen Blutungen, schweren Nachblutungen nach chirurgischen Eingriffen.
Aufgrund der zum Teil lebensbedrohlichen Symptome ist die erworbene Hämophilie immer als Notfall einzustufen und bedarf umgehender Abklärung und Behandlung durch Hämostaseolog:innen.8
Die erworbene Hämophilie tritt meist in höherem Lebensalter auf und entsteht in ca. 50 % der Fälle idiopathisch (ohne erkennbare Ursache). Die häufigsten spezifischen Ursachen sind: Autoimmunerkrankungen (15 % bis 20 %) sowie Malignome (Krebserkrankungen) (10 % bis 15 %). Auch in der Schwangerschaft (bis zu 15 %) kann eine erworbene Hämophilie auftreten.8
Die Therapie umfasst sowohl die Stillung der akuten Blutung als auch die Eradikation (Beseitigung) der Antikörper. Da aufgrund der vorhandenen Antikörper meist keine klassische Faktortherapie möglich ist, kommen spezielle Gerinnungsfaktoren und Bypassing-Medikamente zum Einsatz.8
Weitere Informationen zum Thema „Therapie bei Nicht-genetischbedingten Formen der Hämophilie“ finden Sie hier.
Schweregrade:
Je nach (Rest-)Aktivität der Gerinnungsfaktoren VIII bzw. IX und dem damit verbundenen Blutungsrisiko wird die Hämophilie in drei Schweregrade eingeteilt:1
Grad 1
Bei der milden Hämophilie liegt ein Gerinnungsfaktorspiegel von 5 % bis 40 % des Normwertes vor. Blutungen treten selten und oft erst nach größeren Verletzungen oder Operationen auf.1
Grad 2
Bei einer moderaten oder auch mittelschweren Hämophilie weist der Gerinnungsfaktor eine Restaktivität von 1 % bis 5 % auf. Es können Spontanblutungen und schwerwiegende Blutungen nach kleineren Verletzungen oder operativen Eingriffen entstehen.1
Grad 3
Bei der schweren Hämophilie ist der Mangel des Gerinnungsfaktors besonders ausgeprägt und die Restaktivität liegt unter 1%. Die Blutgerinnung ist stark beeinträchtigt. Es kommt sowohl zu traumatisch bedingten als auch zu spontanen Einblutungen, überwiegend in Gelenken und Muskulatur. In seltenen Fällen können auch innere Blutungen oder Gehirnblutungen auftreten.1
Ursachen und Vererbung
Die kongenitale (angeborene) Hämophilie ist das Ergebnis von Mutationen in den für Gerinnungsfaktoren zuständigen Subregionen des X-Chromosoms. Die Erkrankung wird in der Regel X‑chromosomal-rezessiv vererbt. Männer, die das fehlerhafte Gen von ihrer Mutter erben, erkranken an der Blutgerinnungsstörung.
Frauen hingegen können den Gendefekt in der Regel durch ihr zweites, gesundes X-Chromosom ausgleichen. Einige leiden jedoch selbst an einer verminderten Gerinnungsaktivität und somit ebenfalls unter Blutungsproblemen, einschließlich Gelenkblutungen. Die betroffenen Frauen sind immer Konduktorinnen (Genträgerinnen) und können den Gendefekt an ihre Kinder weitergeben.1
Ausgangssituation 1
Die Mutter hat ein defektes X-Chromosom und ist somit Konduktorin. Der Vater ist gesund. Mit einer Wahrscheinlichkeit von 50 % werden die Töchter Konduktorinnen der Krankheit sein. Die Söhne werden mit einer Wahrscheinlichkeit von 50 % an Hämophilie erkranken. (Abb. 1)
Ausgangssituation 2
Der Vater hat ein defektes X-Chromosom und ist daher an Hämophilie erkrankt. Die Mutter ist gesund und hat zwei intakte X-Chromosomen. Alle Töchter werden folglich zu Konduktorinnen. Alle Söhne werden gesund sein. (Abb. 2)
Ausgangssituation 3
Der Vater hat ein defektes X-Chromosom und ist daher an Hämophilie erkrankt. Die Mutter ist Konduktorin und hat ebenfalls ein defektes X-Chromosom. Die Töchter werden mit 50 % Wahrscheinlichkeit an Hämophilie erkranken – in jedem Fall werden sie zu Konduktorinnen. Die Söhne werden mit einer Wahrscheinlichkeit von 50 % an Hämophilie erkranken.
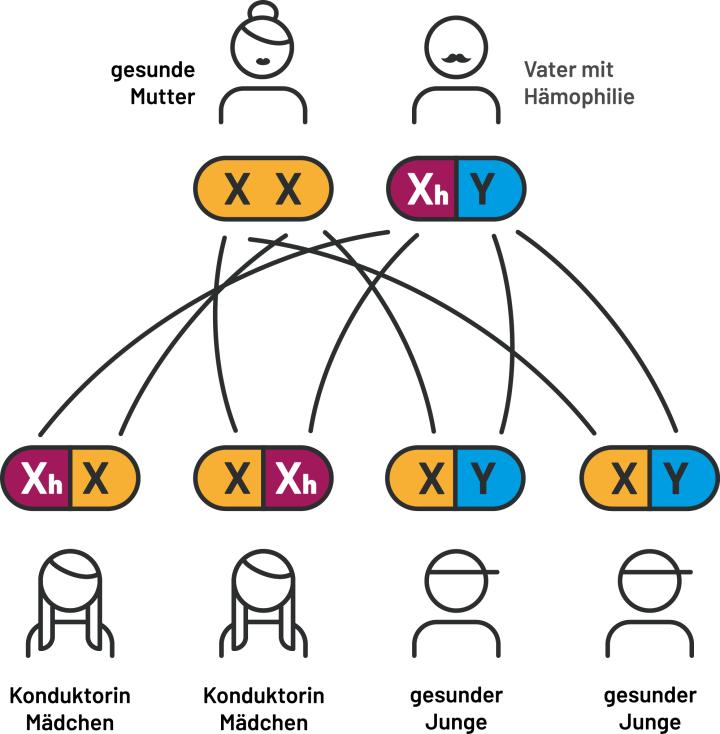
Abb. 1
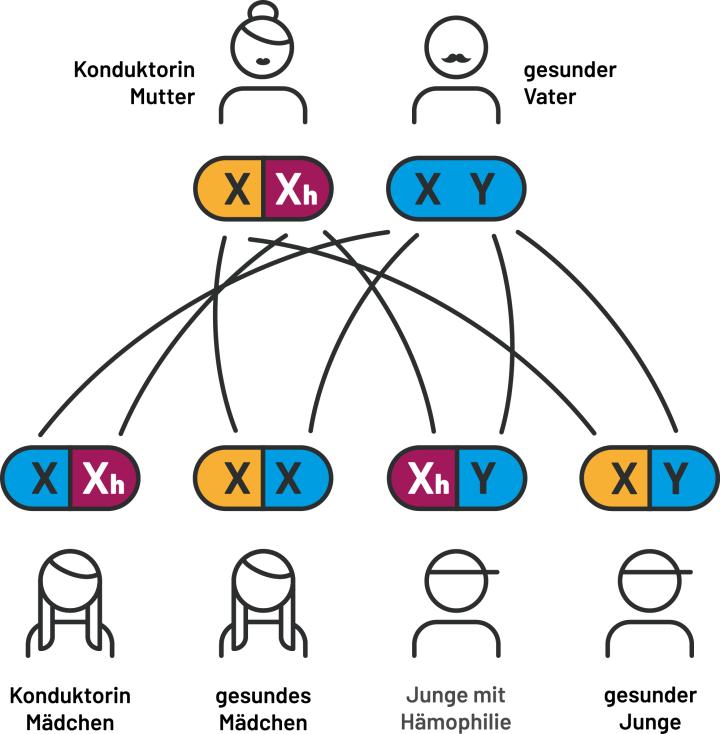
Abb. 2
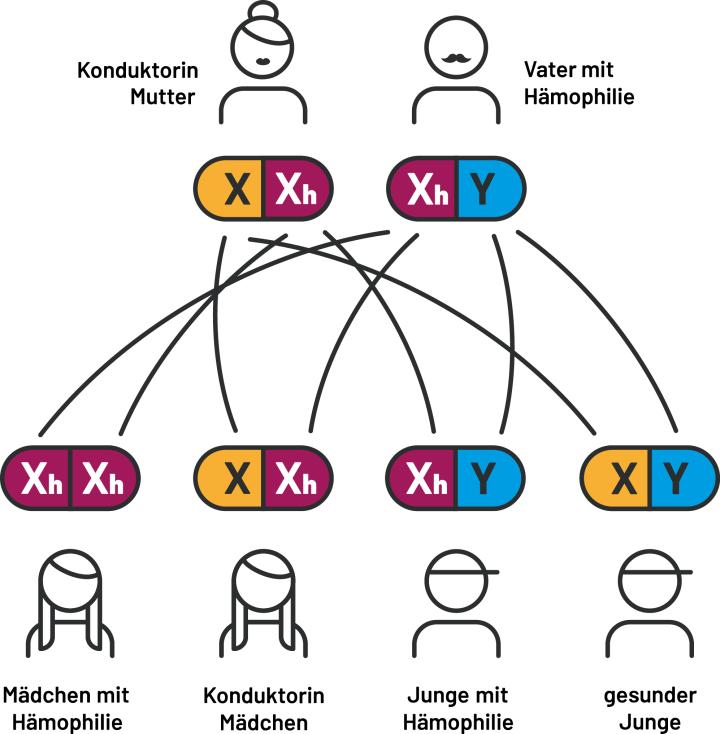
Abb. 3
Copyright Dres. Schlegel + Schmidt Med. Kommunikation GmbH
gelb = intaktes X-Chromosom der Mutter
blau = intaktes X- bzw. Y-Chromosom des Vaters
rot = defektes X-Chromosom mit Genmuation
Nach aktuellen Erkenntnissen ist die angeborene Hämophilie bei etwa 30 % der Erkrankten auf eine spontane Mutation zurückzuführen, ohne dass eine familiäre Vorbelastung erkennbar ist.1
Symptome
Das charakteristische Erscheinungsbild bei Hämophilie A und B ist eine erhöhte Blutungsneigung. Der Schweregrad der Blutungssymptome korreliert dabei in der Regel mit der Restaktivität des Gerinnungsfaktors:1,9 Zu den möglichen Symptomen zählen:
- gehäuftes Auftreten von Hämatomen (blaue Flecken)
- verstärktes Nasenbluten
- nachblutende Wunden
- spontane oder traumatisch bedingte Einblutungen in Weichteilgewebe (Muskeln und Fettgewebe) sowie in Gelenke (vornehmlich: Sprung-, Knie- und Ellenbogengelenk)
- Übermäßige Blutungen nach einem Trauma oder einem chirurgischen Eingriff
- innere Blutungen z. B. im Magen-Darmtrakt und Gehirnblutungen
Hämophilie-Konduktorinnen:
Meist sind Konduktorinnen nicht von der Blutungsproblematik betroffen, da sie in der Regel über ein zweites, gesundes X-Chromosom verfügen, das den Defekt ausgleichen kann. Einige Betroffene weisen trotzdem eine erniedrigte Faktorrestaktivität auf und leiden in der Folge zusätzlich zu den möglichen allgemeinen Blutungssymptomen unter frauenspezifischen Beschwerden:
- Menorrhagie (starke Menstruationsblutungen)
- Dysmenorrhoe (Schmerzen während der Menstruationsblutung)
- Blutungen nach der Entbindung
- Blutungen in der Perimenopause (abnorme Blutungen während des Übergangs zur Menopause)1
Auftretende Blutungssymptome und Komplikationen wie Gelenkprobleme werden bei Konduktorinnen noch immer zu selten mit einem Faktormangel in Verbindung gebracht. Auch sie können von einer frühzeitigen, gezielten Diagnose und Therapie sehr profitieren.1
Weitere Informationen über Hämophilie-Konduktorinnen finden Sie hier.
Wichtig zu wissen: Unabhängig vom Schweregrad der Hämophilie können schwere und vor allem innere Blutungen lebensbedrohlich sein und erfordern sofortige Behandlung. Betroffene sollten daher im Zweifelsfall immer ärztliche Hilfe suchen und stets einen Notfallausweis mitführen. Dies gilt auch für Konduktorinnen mit Blutungssymptomen.1
Folgeerkrankungen
Insbesondere innere Blutungen können Schäden an Gelenken, Organen und im Nervensystem verursachen. Schwere und häufige Blutverluste können darüber hinaus zu Eisenmangel führen, der oft mit Müdigkeit, Abgeschlagenheit, Konzentrationsstörungen und verminderter Leistungsfähigkeit einhergeht.10
Einblutungen in Gelenke und Weichteilgewebe sind häufig sehr schmerzhaft. Durch eine Einblutung ins Gelenk entsteht immer eine akute Synovitis (Gelenkentzündung), die bei fehlender oder nicht ausreichender Behandlung chronifiziert und zu einer hämophilen Arthropathie führt. Schädigungen der Gelenkstrukturen können die Beweglichkeit der Gelenke stark einschränken und sich so negativ auf die Mobilität und die Lebensqualität von Betroffenen auswirken.3
Weitere Informationen zum Thema Symptome finden Sie hier.
Diagnose
Leidet eine Person unter typischen Blutungssymptomen, ergibt die Familienanamnese Hinweise auf eine Blutungsneigung und/oder belegt eine Laboruntersuchung des Bluts eventuell bereits eine Verlängerung der partiellen Thromboplastinzeit (aPTT), sind dies wichtige Hinweise auf eine Blutgerinnungsstörung.1
Neben Hämophilie weisen auch andere Blutgerinnungsstörungen sehr ähnliche Symptome auf. Daher ist bei positiver Blutungsanamnese eine weiterführende Diagnostik in einem spezialisierten hämostaseologischen Zentrum erforderlich. Sie stellt die Basis für eine adäquate und effektive Therapie.1,7
Erweiterte Diagnostik
Initial wird die Aktivität der Gerinnungsfaktoren einschließlich der Thrombozytenzahl, Prothrombinzeit und partiellen Thromboplastinzeit gemessen sowie die Quantität und Funktionalität von FVIII und FIX analysiert. Bei Bedarf werden weitere Faktoren untersucht.7 Ein gezielter Gentest kann – bei schwangeren Konduktorinnen auch pränatal – die Diagnose sichern.1
Weitere Informationen zur spezifischen Labordiagnostik finden Sie hier.

Therapie
Menschen mit einer Blutgerinnungsstörung wird empfohlen, stets einen Notfallausweis mit sich zu führen. Dieser sollte generelle Angaben über die betroffene Person enthalten (Name, Blutgruppe, Diagnose, Kontaktinformationen, Notfallkontakte etc.) und Auskunft darüber geben, was bei der medizinischen Versorgung von Patienten mit Hämophilie (Medikamente, Allergien, Notfallplan etc.) zu beachten ist. Besonders bei schweren Blutungsereignissen kann er lebensrettend sein.11 Weitere Informationen sowie einen Notfallausweis zum Download finden Sie hier.
Ziele der Therapie bei Hämophilie aus medizinischer Sicht sind:
- Akute Blutungen effektiv zu stoppen.
- Potenzielle Blutungen zu verhindern: Dabei stehen sowohl spontane, verletzungsbedingte und z. B. durch einen chirurgischen Eingriff bedingte
- Blutungsrisiken im Fokus.
- Langfristig soll durch die Blutungskontrolle von wiederkehrenden Gelenk- und Muskelblutungen auch muskuloskelettalen Komplikationen wie der hämophilen Arthropathie und damit einhergehenden Einschränkungen der körperlichen Leistungsfähigkeit vorgebeugt werden.1,12
Den Patient:innen kann es dadurch ermöglicht werden, ein aktives Leben zu führen und eine Lebensqualität zu erreichen, die mit der eines nicht an Hämophilie erkrankten Menschen vergleichbar ist.1
Zusätzliche Maßnahmen wie konkrete Verhaltensempfehlungen zur Blutungsvorbeugung, Blutungsbehandlung sowie Physio- oder Sporttherapie ergänzen die individuellen Behandlungspläne.1
Medikamentöse Therapieoptionen
Der Therapieplan wird abhängig vom Schweregrad und der individuellen Blutungsneigung entwickelt. Auch der Zustand der Gelenke sowie die individuelle Lebenssituation der Betroffenen werden dabei berücksichtigt. Zudem kann der Therapieplan immer wieder individuell an die körperliche Aktivität angepasst werden, etwa in Bezug auf die Dosierung oder den Zeitpunkt der Injektion.
In der Regel erfolgt eine regelmäßige intravenöse Substitutionstherapie mit einem Faktorpräparat (prophylaktische Therapie), um Blutungen zu stillen und möglichen Blutungen vorzubeugen. Dies ist derzeit Behandlungsstandard für alle Patienten mit schwerer und moderater Hämophilie sowie einer hohen Blutungsneigung. Die Therapie soll den Faktor-Talspiegel immer auf einem Niveau von 3 % bis 5 % oder höher halten und so das Risiko für Blutungen minimieren.1,2 Zur Prophylaxe kann bei Hämophilie A alternativ eine Non-Faktor-Therapie eingesetzt werden. Dabei wird ein bispezifischer Antikörper subkutan injiziert, der die Ko-Faktor-Funktion von FVIII imitiert.1
Unter den Faktorpräparaten gibt es zwei Haupttypen: Plasmaprodukte, die aus dem Blut von menschlichen Spendern gewonnen und von möglichen Krankheitserregern (z. B. Viren) gereinigt werden und rekombinante Produkte, die biotechnologisch in Zellkulturen hergestellt werden. Faktorpräparate werden in regelmäßigen Abständen (teilweise mehrmals pro Woche) intravenös injiziert.1 Die Dosis und das Intervall sind abhängig vom jeweiligen Präparat und von individuellen Faktoren wie Faktorrestaktivität, Alter, Gewicht und körperlichem Aktivitätslevel des betroffenen Patienten.1
Dabei können moderne Faktorpräparate mit verlängerter Halbwertszeit (Extended Half-Life – EHL) die Therapielast der Patienten reduzieren, da solche Präparate langsamer vom Körper abgebaut und somit in größeren Intervallen verabreicht werden können. Durch EHL können auch höhere Talspiegel erreicht werden, was Blutungsrisiken stärker minimieren und zu einem bestmöglichen Gelenkschutz führen kann.1
Inzwischen stehen auch erste Gentherapien für Patienten mit schwerer Hämophilie A und Hämophilie B zur Verfügung. Geeignete Patienten müssen bestimmte Voraussetzungen erfüllen. So dürfen z. B. keine Hemmkörper vorliegen und sie sollten über eine gute Leberfunktion verfügen.1,13
Verlaufskontrollen
Das Hauptziel des Hämophilie-Monitorings besteht darin, Komplikationen frühzeitig zu identifizieren und dem Auftreten bzw. einer Verschlimmerung körperlicher Einschränkungen vorzubeugen:
Faktorspiegelkontrolle:
Die Konzentration der Gerinnungsfaktoren FVIII bzw. FIX im Blut wird regelmäßig bestimmt, um die Faktortherapie individuell zu optimieren.
Test auf Inhibitoren:
Besonders in der ersten Phase einer Faktortherapie ist die enge Überwachung auf Hemmkörperbildung gegen therapeutische Gerinnungsfaktoren von entscheidender Bedeutung, um bei Vorliegen sofort reagieren zu können.
Früherkennung hämophiler Arthropathie/Einschränkung der körperlichen Leistungsfähigkeit:
Um Gelenkschäden und Einschränkungen der körperlichen Leistungsfähigkeit frühzeitig zu erkennen, werden Blutungsraten dokumentiert und regelmäßig klinische sowie ggf. bildgebende Untersuchungen der Gelenke durchgeführt.1
Die Hämophilie ist eine komplexe chronische Erkrankung, daher sollte die Versorgung am besten in ausgewiesenen hämostaseologischen Behandlungszentren mit klar definierten Behandlungsprotokollen stattfinden. Nur so kann eine ausreichende und kontinuierliche medizinische Betreuung sichergestellt werden, die dazu beiträgt, Komplikationen vorzubeugen bzw. frühzeitig zu erkennen.1
Selbstmanagement/Blutungsprävention
Die Vorbeugung von Blutungen ist ein Schlüsselfaktor, um Gelenkschäden zu verhindern und dadurch die Funktion des Bewegungsapparats zu erhalten.1 Auch das Risiko lebensbedrohlicher Komplikationen wie intrakranielle Blutungen (Einblutung in das Hirngewebe) kann verringert werden.14
Heutzutage ist die Heimselbstbehandlung durch den Patienten oder eine betreuende Person Standard bei der Substitutionstherapie. Sie trägt maßgeblich dazu bei, die Komplikationsrate zu senken, da die Faktorgabe unmittelbar nach einer Blutung erfolgen kann.
Voraussetzung für eine erfolgreiche Heimselbstbehandlung ist die Fähigkeit zur Durchführung, die eine umfassende Aufklärung und Schulung der Patienten und ggf. der betreuenden Personen erfordert.1 Kompetenz in der Selbstbehandlung, fundiertes Wissen über die Erkrankung, eine achtsame Lebensweise sowie das Annehmen von Unterstützungsangeboten kann dazu beitragen, die Lebensqualität von Patienten mit Hämophilie zu verbessern.
Umgang mit akuten Blutungen
Eine akute Einblutung ist immer ein Notfall, der behandelt werden muss. Bei jedem Verdacht auf eine akute Blutung sollte zeitnah das entsprechende Faktorpräparat substituiert werden. Bei schweren Einblutungen, vor allem in ein Gelenk, sollte eine ärztliche Abklärung im betreuenden Hämophilie-Zentrum stattfinden, um weiteren Komplikationen vorzubeugen.1 Unter Umständen kann es notwendig sein, das Blut aus der Gelenkkapsel durch eine Punktion zu entfernen. Die wichtigsten Anzeichen für eine Gelenkblutung sind Schwellung, Erwärmung, Schmerzen und Bewegungseinschränkung.3
Mit der PECH-Regel kann das betroffene Gelenk bis zur ärztlichen Versorgung entlastet werden:
- Pause: das Gelenk ruhigstellen
- Eis: den betroffenen Bereich kühlen
- Compression: Anlegen eines Druckverbands
- Hochlagern: das betroffene Körperteil hochlegen.
Weitere Informationen zum Thema „Notfall“ finden Sie hier.
Operationen
Steht bspw. eine Operation oder ein Eingriff in der Mundhöhle an, sollten die behandelnden Ärzt:innen rechtzeitig über die Hämophilie informiert werden. Je nach Art und Schwere des Eingriffs ist eine Rücksprache mit dem Hämophilie-Zentrum erforderlich. So kann ein erhöhtes Blutungsrisiko gemanagt werden und die Operation komplikationslos verlaufen. In bestimmten Fällen kann eine stationäre Behandlung mehr Sicherheit bieten als eine ambulante Versorgung.1
Schwangerschaft und Geburt
Konduktorinnen mit Kinderwunsch können sich im Hämophilie-Zentrum beraten lassen. Damit Schwangerschaft und Geburt sicher für Mutter und Baby verlaufen, sollten alle Behandelnden wie Hämostaseolog:innen, Frauenärzt:innen und Hebammen informiert sein. Wurde beim ungeborenen Kind eine schwere Hämophilie diagnostiziert, erfolgt die Entbindung am besten in einer Klinik, die über Erfahrung bei der Geburt von Kindern mit Hämophilie und ggf. Betreuung von Müttern mit Blutgerinnungsstörungen verfügt.1
Weitere therapeutische Maßnahmen sind von der individuellen Situation der Betroffenen abhängig. Mehr dazu finden Sie hier.

Vorsicht bei Medikamenten aus der Hausapotheke
Auch für Menschen mit Hämophilie ist es sinnvoll, bestimmte Medikamente, z. B. gegen Schmerzen, in der eigenen Hausapotheke vorzuhalten. Aber nicht alle Medikamente dürfen bei Vorliegen einer Hämophilie angewendet werden. Dazu gehören besonders Medikamente, die die Blutgerinnung beeinflussen, wie acetylsalicylsäurehaltige Schmerzmittel (ASS) und Gerinnungshemmer. Auch entzündungshemmende und fiebersenkende Medikamente wie Ibuprofen sind meist ungeeignet, da sie das Blutungsrisiko erhöhen können.
Wichtig ist, vor der Einnahme eines Medikaments stets mit dem zuständigen Hämophiliezentrum Rücksprache zu halten, da auch individuelle Kontraindikationen (Gegenanzeigen) berücksichtigt werden müssen.15
Infos für Betroffene mit Hämophilie
Die medikamentöse Therapie ist die essenzielle Basis der Hämophiliebehandlung. Darüber hinaus können betroffene Patienten sowie ihre Angehörigen bzw. ihre Betreuungspersonen in speziellen Schulungen lernen, wie sie selbst sowohl den Krankheitsverlauf als auch ihre Lebensqualität positiv beeinflussen können.3
Physio- und Sporttherapie
Physiotherapie ist ein wichtiger Bestandteil eines ganzheitlichen Behandlungsansatzes innerhalb der Hämophilie-Therapie. Insbesondere nach einer Blutung mit nachfolgender Gelenkentzündung kann eine gezielte Frühmobilisation die Folgen minimieren. Mit gezielten Übungen kann z. B. Muskelverkürzungen, Bewegungseinschränkungen, Schmerzen und Schwäche entgegengewirkt werden.3
Spezielle sporttherapeutische Programme, die auf die individuellen Bedürfnisse der Teilnehmer und den Schweregrad der Hämophilie zugeschnitten sind, fördern langfristig die Gelenkgesundheit und verbessern Kraft, Ausdauer, Koordinationsfähigkeit und Mobilität Betroffener.3
Weitere Informationen zu Physio-, Sporttherapien und Sportprogrammen finden Sie hier.
Körperliche Aktivität und Sport
Für Menschen mit Hämophilie wird regelmäßige und gezielte körperliche Aktivität empfohlen. Sie kann dazu beitragen, möglichen Folgen von Einblutungen in Gelenke und Muskulatur vorzubeugen bzw. sie zu mildern.3
Vertiefende Informationen zum Thema Gelenkgesundheit erhalten Sie hier.
Ziele von zielgerichtetem körperlichem Training sind:
- Steigerung der Muskelkraft, der Koordinationsfähigkeit, der Ausdauerleistungsfähigkeit sowie der allgemeinen körperlichen Funktionsfähigkeit
- Erhaltung/Förderung der Gelenk- und Knochengesundheit
- Ein gesundes Körpergewicht erreichen bzw. halten
- Verbesserung des eigenen Körpergefühls
- Positives Selbstwertgefühl1
Bei der Auswahl der (sportlichen) Aktivitäten sollten neben den individuellen Vorlieben/Interessen, auch die körperliche Verfassung, die sportliche Vorerfahrung sowie Gelenkstatus und Blutungsneigung des Patienten berücksichtigt werden. Kontaktlose und Low-Impact-Sportarten wie bspw. Schwimmen, Walken, Bogenschießen, Radfahren oder Tischtennis sollten bevorzugt werden. Von Kontaktsportarten sowie High-Impact-Sportarten wie Fußball, Hockey und Boxen sowie von Hochgeschwindigkeitssportarten mit hohem Verletzungsrisiko wie Motocross-Rennen und Skifahren wird aufgrund des Potenzials für lebensbedrohliche Verletzungen abgeraten.1
Grundsätzlich sollte die Sportartenauswahl unter Berücksichtigung der individuellen Situation, der Erkrankung und immer in Absprache mit den behandelnden Expert:innen erfolgen.
Mehr Informationen und Tipps zum Thema körperliche Aktivität und Fitness erhalten Sie hier.
Referenzen
- Srivastava A, et al.: WFH Guidelines for the Management of Hemophilia, 3rd edition. Haemophilia. 2020:00: 1–158. Verfügbar unter: https://doi.org/10.1111/hae.14046 (abgerufen am: 28.09.2023).
- Childers, KC, Peters, SC, Spiegel, PC: Structural insights into blood coagulation factor VIII: Procoagulant complexes, membrane binding, and antibody inhibition. J Thromb Haemost. 2022; 20: 1957-1970. Verfügbar unter: doi: 10.1111/jth.15793 (abgerufen am: 25.09.2023).
- Gesellschaft für Thrombose- und Hämostaseforschung e. V. (GTH): S2k-Leitlinie Synovitis bei Hämophilie, Stand: 02.12.21, 2. akt. Aufl. 2022; gültig bis 14.01.2027. Verfügbar unter: https://register.awmf.org/assets/guidelines/086-005l_S2k_Synovitis-bei-… (abgerufen am: 15.09.2023).
- Mejia‐Carvajal, C., Czapek, E. E., & Valentino, L. A. (2006). Life expectancy in hemophilia outcome. Journal of Thrombosis and Haemostasis, 4(3), 507-509. (X:\TAK\34438_HAEM_PF\005_Content\Inhalt\002_Haemophilie\Referenzen\Auswahl_qual_Referenzen
- Paul-Ehrlich-Institut: Welthämophilietag – innovative Therapien gegen die Krankheit der Könige. In: Newsroom. Verfügbar unter: https://www.pei.de/DE/newsroom/hp-meldungen/2019/190417-welt-haeomophil… (abgerufen 19.10.2023
- DePablo-Moreno JAD et al. The Vascular Endothelium and Coagulation: Homeostasis, Disease, and Treatment, with a Focus on the VonWillebrand Factor and Factors VIII and V. Int. J. Mol. Sci. 2022, 23, 8283. https://doi.org/10.3390/ijms23158283
- Luxembourg B, Krause M, Lindhoff-Last E: Basiswissen Gerinnungslabor; 2009. Verfügbar unter: www.aerzteblatt.de/archiv/64186/Basiswissen-Gerinnungslabor.
- Weise M, Pfrepper C.: Erworbene Hemmkörperhämophilie. In: Fo Hämatologie + Onkologie 2020; 23 (6). Verfügbar unter: https://www.springermedizin.de/haemophilie/erworbene-hemmkoerperhaemoph… (abgerufen am: 25.09.2023).
- Konkle BA, Nakaya Fletcher S. Hemophilia A. 2000 Sep 21 [Updated 2023 Jul 27]. In: Adam MP, Feldman J, Mirzaa GM, et al., editors. GeneReviews® [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2023. Available from: https://www.ncbi.nlm.nih.gov/books/NBK1404/
- Zia A et al. Iron deficiency and fatigue among adolescents with bleeding disorders. Am J Hematol. 2022;97(1):60-67. https://doi.org/10.1182/blood-2022-163302
- Interdisziplinäre S2k-Leitlinie der Ständigen Kommission Pädiatrie der Gesellschaft für Thrombose- und Hämostaseforschung. Therapie angeborener thrombozytärer Erkrankungen. Stand April 2020; gültig bis: 01.04.2025. Verfügbar unter: https://register.awmf.org/assets/guidelines/086-004l_S2k_Therapie-angeb… (abgerufen am: 02.09.2023).
- Delgado-Flores CJ, et al. (2022) Effects of replacement therapies with clotting factors in patients with hemophilia: A systematic review and metaanalysis. PLoS ONE 17(1): https://doi.org/10.1371/journal.pone.0262273.
- Miesbach W, Klamroth R, Oldenburg J, Tiede A: Gene therapy for hemophilia—opportunities and risks. Dtsch Arztebl Int 2022; 119: 887–94. DOI: 10.3238/arztebl.m2022.0353.
- Witmer, C., e al. (2011), Associations between intracranial haemorrhage and prescribed prophylaxis in a large cohort of haemophilia patients in the United States. British Journal of Haematology, 152: 211-216. Verfügbar unter: https://doi.org/10.1111/j.1365-2141.2010.08469
- Bidlingmaier C. Medikamentenliste. Veröffentlicht auf der Website der Interessensgemeinschaft Hämophiler e. V. Stand Oktober 2021. Verfügbar unter: https://www.igh.info/assets/images/2021/medikamente-bei-ha%CC%88mophili…
EXA/DE/HG/0281